Có thể nói rằng sau khi các trang mạng xã hội có hoạt động livestream được rất nhiều người sử dung. Nó dường như đóng một vai trò đặc biệt...
NHIỄM KHUẨN BỆNH VIỆN VÀ CÁC BIỆN PHÁP DỰ PHÒNG NHIỄM KHUẨN BỆNH VIỆN | Bệnh viện 19-8 Bộ Công An
NHIỄM KHUẨN BỆNH VIỆN VÀ CÁC BIỆN PHÁP DỰ PHÒNG NHIỄM KHUẨN BỆNH VIỆN
NHIỄM KHUẨN BỆNH VIỆN VÀ CÁC BIỆN PHÁP DỰ PHÒNG NHIỄM KHUẨN BỆNH VIỆN
TS. BS. Trần Trọng Dương, Khoa KSNK, Bệnh viện 19-8, BCA
A. NHIỄM KHUẨN BỆNH VIỆN
Bạn đang đọc: NHIỄM KHUẨN BỆNH VIỆN VÀ CÁC BIỆN PHÁP DỰ PHÒNG NHIỄM KHUẨN BỆNH VIỆN | Bệnh viện 19-8 Bộ Công An
I. ĐẠI CƯƠNG
1. Một số thuật ngữ và khái niệm về nhiễm khuẩn bệnh viện
1.1. Một số thuật ngữ
* Căn cứ pháp lý :
– Thông tư số 16/2018 / TT-BYT ngày 20/07/2018 của Bộ Y tế pháp luật về trấn áp nhiễm khuẩn trong những cơ sở khám bệnh, chữa bệnh ;
– Thông tư số 20/2019 / TT-BYT ngày 31/07/2019 của Bộ Y tế lao lý Hệ thống chỉ tiêu thống kê cơ bản ngành y tế .
– Quyết định số 5188 / QĐ-BYT ngày 14/12/2020 của Bộ trưởng Bộ Y tế về việc phát hành Hướng dẫn phòng và trấn áp lây nhiễm SARS-CoV-2 trong cơ sở khám bệnh, chữa bệnh .
* Một số thuật ngữ :
– Nhân viên y tế ( Health care worker ) : là tổng thể nhân viên cấp dưới, người lao động trong cơ sở khám bệnh, chữa bệnh có tương quan đến khám, điều trị, chăm nom người bệnh ( gồm có bác sĩ, điều dưỡng, kỹ thuật y, nhân viên cấp dưới vật lý trị liệu, nhân viên cấp dưới xã hội, tâm ý, dược sĩ, nhân viên cấp dưới vệ sinh … ) .
– Nhiễm khuẩn : Nhiễm khuẩn là sự tăng sinh của những vi trùng, virus hoặc ký sinh trùng dẫn tới phản ứng tế bào, tổ chức triển khai hoặc body toàn thân, thường thì bộc lộ trên lâm sàng là một hội chứng nhiễm khuẩn, nhiễm độc .
– Nhiễm khuẩn tương quan đến chăm nom y tế ( nhiễm khuẩn bệnh viện ) : là những nhiễm khuẩn xảy ra trong quy trình người bệnh được chăm nom, điều trị tại cơ sở khám bệnh, chữa bệnh .
– Giám sát nhiễm khuẩn bệnh viện : là quy trình tích lũy, nghiên cứu và phân tích, diễn giải những tài liệu nhiễm khuẩn bệnh viện một cách mạng lưới hệ thống và liên tục và thông tin kịp thời hiệu quả đến những người tương quan .
– Kiểm soát nhiễm khuẩn : là việc thiết kế xây dựng, tiến hành và giám sát thực thi những pháp luật, hướng dẫn, tiến trình trình độ về trấn áp nhiễm khuẩn nhằm mục đích giảm thiểu rủi ro tiềm ẩn lây nhiễm vi sinh vật gây bệnh cho người bệnh, nhân viên cấp dưới y tế và hội đồng trong quy trình cung ứng dịch vụ khám bệnh, chữa bệnh .
– Phòng ngừa chuẩn : là những giải pháp phòng ngừa cơ bản vận dụng cho mọi người bệnh không phụ thuộc vào vào chẩn đóa, thực trạng nhiễm trùng và thời gian khám, điều trị, chăm nom dựa trên nguyên tắc coi máu, chất tiết và chất bài tiết của người bệnh đều có rủi ro tiềm ẩn lây truyền bệnh .
1.2. Khái niệm nhiễm khuẩn bệnh viện
– Trước đây thuật ngữ nhiễm khuẩn bệnh viện (NKBV) (nosocomial infection) được gọi là nhiễm khuẩn mắc phải ở bệnh viện (hospital acquyres infection) hay nhiễm khuẩn do thầy thuốc, nhân viên y tế (NVYT).
– Ngày nay, WHO đã thay đổi và gọi NKBV là nhiễm khuẩn liên quan đến chăm sóc y tế (nosocomial healthcare associate infecton-NHAI) nhằm chỉ các nhiễm khuẩn bị mắc phải ở bệnh viện.
– Khái niệm NKBV ở đây được hiểu là cả nhiễm vi trùng, virus, ký sinh trùng và nấm khi thỏa mãn nhu cầu những điều kiện kèm theo về khoảng trống và thời hạn .
Do vậy, khái niệm về NKBV: Nhiễm khuẩn liên quan đến chăm sóc y tế (NKBV) là nhiễm khuẩn bắt đầu xày ra sau khi người bệnh nhập viện sau 48h (02 ngày) mà trước đó người bệnh không có biểu hiện nhiễm khuẩn hay bất kỳ dấu hiệu nào đang trong thời kỳ ủ bệnh (ngày nhập viện=ngày 1).
– Nhiễm khuẩn sau khi người bệnh ra viện cũng được coi là NKBV nếu nhiễm khuẩn đó mắc phải trong thời hạn nằm viện. Ví dụ : bệnh viêm gan virus B, C, nhiễm HIV, viêm xương khớp do đóng đinh nội tủy … những bệnh có thời hạn ủ bệnh dài ngày .
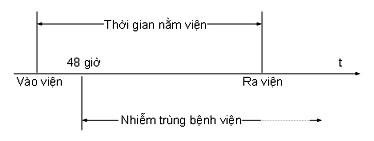
Sơ đồ minh họa NKBV
2. Các yếu tố thuận lợi gây NKBV
– Nhiều người bệnh bị nhiễm khuẩn vào bệnh viện khám, điều trị nên có nhiều vi sinh vật gây bệnh cư trú ở bệnh viện .
– Do NVYT tiếp xúc tiếp tục với vi sinh vật nên trở thành người lành mang mầm bệnh và hoàn toàn có thể lây nhiễm cho người khác .
– Nhiều loại vi trùng kháng thuốc mức độ cao, đa kháng thuốc do quy trình sử dụng kháng sinh qua nhiều thế hệ và có sự tinh lọc những vi trùng kháng thuốc .
– Người bệnh nằm viện có hệ miễn dịch giảm sút do bệnh tật, tuổi cao, do dùng thuốc hoặc hóa chất gây suy giảm miễn dịch .
– Các chiêu thức điều trị xâm lấn : phẫu thuật, nội soi, đặt catheter là tăng rủi ro tiềm ẩn vi sinh vật xâm nhập qua da, niêm mạc, phẫu thuật …
3. Tác động, tác nhân của nhiễm khuẩn bệnh viện
3.1. Tác động của nhiễm khuẩn bệnh viện
– Tăng tỷ suất tử trận .
– Tăng thời hạn nằm viện .
– Tăng sử dụng kháng sinh .
– Tăng đề kháng kháng sinh .
– Tăng ngân sách điều trị .
=> Giảm chất lượng chăm nom người bệnh ; giảm sự hài lòng của người bệnh với bệnh viện .
3.2. Tác nhân của nhiễm khuẩn bệnh viện
* Đối với người bệnh :
– Tác nhân thường gặp :
+ Vi khuẩn, virus, nấm, ký sinh trùng .
+ Vi khuẩn đa kháng .
– Tác nhân gây dịch : Cúm, SARS, Covid 19, vũ khí sinh học … .
* Đối với nhân viên cấp dưới y tế :
– Tai nạn nghề nghiệp: Tiêm truyền, bắn máu, dịch cơ thể….thường gặp nhất:
+ Tai nạn rủi ro từ kim tiêm và vật sắc nhọn nhiễm khuẩn.
+ Bắn máu và dịch từ người bệnh vào niêm mạc mắt, mũi, miệng khi làm thủ pháp hoặc tiếp xúc bệnh nhân .
+ Da tay không lành lặn tiếp xúc với máu và dịch sinh học của bệnh nhân có chứa tác nhân gây bệnh .
– Tác nhân gây dịch : Cúm, SARS, Covid 19, vũ khí sinh học … .
4. Vai trò của việc nghiên cứu nhiễm khuẩn bệnh viện
– Nhiễm khuẩn vết mổ ( Postoperative surgical infection rate ) là chỉ tiêu số 21 trong 70 chỉ tiêu theo lao lý Hệ thống chỉ tiêu thống kê cơ bản ngành y tế ( Thông tư số 20/2019 / TT-BYT ngày 31/7/2019 của Bộ Y tế pháp luật Hệ thống chỉ tiêu thống kê cơ bản ngành y tế ) .
– Năm 2008, Liên Hợp quốc đã chọn ngày 15-10 hàng năm là ngày Thế giới rửa tay với xà phòng : Vệ sinh tay là giải pháp tiên phong của 9 giải pháp phòng ngừa chuẩn trong chăm nom người bệnh .
II. CÁC LOẠI NHIỄM KHUẨN BỆNH VIỆN THƯỜNG GẶP
– Nhiễm khuẩn đường tiết niệu ( Urinary tract infection-UTI ) .
– Nhiễm khuẩn vết mổ ( Surgical site infecton-SSI ) .
– Nhiễm khuẩn hô hấp ( Ventilation associate pneumonia infection-VAPI ) .
– Nhiễm khuẩn huyết ( Blood system infection-BSI ) .
– Nhiễm khuẩn cơ quan khác .
1. Nhiễm khuẩn đường tiết niệu (Urinary tract infection-UTI)
– Nhiễm khuẩn đường tiết niệu bệnh viện chiếm tỷ suất 2,4 % tổng số người bệnh nằm viện và hầu hết tương quan đến đặt thông tiểu .
– Yếu tố rủi ro tiềm ẩn :
+ Đặt thông tiểu không đúng kỹ thuật .
+ Chăm sóc thông tiểu không tốt .
+ Thời gian đặt thông tiểu lê dài làm tăng tỷ suất nhiễm khuẩn tiết niệu sau 5-7 ngày đặt thông tiểu .
– Đặt thông tiểu sau mổ, tỷ suất nhiễm khuẩn tiết niệu hoàn toàn có thể lên đến 40 %, đa phần do 1 số ít nguyên do :
+ Đặt thông tiểu không vô khuẩn .
+ Hệ thống dẫn lưu bị hở .
+ Chăm sóc ống thông không đúng .
+ Túi chứa nước tiểu bị ô nhiễm .
+ Không thực thi đúng quy tắc trấn áp nhiễm khuẩn .
2. Nhiễm khuẩn vết mổ (Surgical site infecton-SSI)
– Nhiễm khuẩn vết mổ ( nhiễm khuẩn tại vị trí phẫu thuật ) xảy ra ở 1,4 % tổng số người bệnh nằm viện, 2-8 % tổng số người bệnh phẫu thuật và chiếm 20-25 % trong tổng số những trường hợp NKBV .
– Nhiễm khuẩn vết mổ thường Open sau 01 tuần .
– Phân loại phẫu thuật :
+ Mổ Ruột sạch : gồm có những phẫu thuật vùng da còn nguyên vẹn, không có viêm, không sang chấn, không tương quan đến miệng, hầu, họng, ống tiêu hóa, mạng lưới hệ thống hô hấp, mạng lưới hệ thống tiết niệu sinh dục, không có lỗi về vô khuẩn, khâu vết mổ ngay và không dẫn lưu .
+ Mổ Ruột sạch-nhiễm : gồm có những phẫu thuật da còn nguyên vẹn, có mở vào niêm mạc hoặc có tương quan đến ống tiêu hóa, hệ hô hấp, hệ hô hấp nhưng chưa có nhiễm khuẩn .
+ Mổ Ruột nhiễm : gồm có vết thương mới do chấn thương không nhiễm bẩn ; phẫu thuật tương quan đến tiết niệu, đường mật, tiêu hóa có nhiễm khuẩn .
+ Mổ Ruột bẩn : gồm có những vết thương do chấn thương trên 4 giờ, thủng tạng rỗng, vết thương có dị vật, mô hoại tử .
– Phân loại dẫn lưu : Chủ yếu là những dẫn lưu ngoài, hầu hết 2 loại :
+ Dẫn lưu kín, hút-kín : là dẫn lưu 1 chiều, dịch từ trong người bệnh sẽ theo ống dẫn lưu chảy ra túi hoặc ống nối với máy hút áp lực đè nén âm ( VAC ) .
+ Dẫn lưu hở : là dẫn lưu không kín, thường thông với bên ngoài và không để quá 48 giờ. Loại dẫn lưu này dễ gây nhiễm khuẩn ngược dòng .
– Vùng phẫu thuật có tương quan mật thiết đến tỷ suất nhiễm khuẩn :
+ Mổ Ruột ở vùng sạch : tỷ suất nhiễm khuẩn là 1,6 % .
+ Mổ Ruột sạch-lây nhiễm ( đường tiết niệu, đường mật ) : 7,7 % .
+ Mổ Ruột lây nhiễm ( phẫu thuật ổ nhiễm khuẩn như viêm ruột thừa, áp xe gan ) : 15,3 % .
+ Mổ Ruột bẩn : 39,8 % .
– Thời gian phẫu thuật : thời hạn lê dài, nhiều tổ chức triển khai hoại tử, dị vật, máu tụ, thời hạn đặt dẫn lưu càng dài thì tỷ suất nhiễm khuẩn càng cao .
– Điều kiện phẫu thuật : vô khuẩn không tốt ( phòng mổ, thay băng, dụng cụ phẫu thuật ) làm tăng rủi ro tiềm ẩn nhiễm khuẩn .
– Khả năng chống đỡ của người bệnh : những yếu tố như tuổi cao, suy dinh dưỡng, dùng thuốc ức chế miễn dịch … làm tăng rủi ro tiềm ẩn nhiễm khuẩn vết mổ .
– Điều kiện khác : vô khuẩn dụng cụ, đồ vải, giải quyết và xử lý chất thải, tắm cho người bệnh trước mổ, kỹ thuật mổ ít xâm lấn mô lành, chảy máu làm giảm yếu tố rủi ro tiềm ẩn nhiễm khuẩn .
3. Nhiễm khuẩn đường hô hấp (Ventilation associate pneumonia infection-VAPI)
– Nhiễm khuẩn đường hô hấp chiếm khoảng chừng 1 % trong số người bệnh nằm viện, 18 % trong nhiễm khuẩn bệnh viện đa phần là viêm phổi bệnh viện tương quan đến thở máy do quá trình chăm nom không bảo vệ kỹ thuật vô khuẩn .
– Bệnh nhiễm khuẩn đường hô hấp thường gặp : viêm phổi … do người bệnh hít phải chất dịch ở đường mũi-họng, người bệnh có rối loạn về nuốt, ho ; sau đặt nội khí quản, mở khí quản, soi phế quản .
4. Nhiễm khuẩn huyết (Blood system infection-BSI)
– Nhiễm khuẩn huyết tuy ít gặp nhưng là một biến chứng nặng của NKBV, tỷ suất tử trận cao .
– Du khuẩn huyết ( bacteremia ) là sư hiện hữu của những vi trùng sống trong máu. Có 3 dạng du khuẩn huyết :
+ Du khuẩn huyết trong thời điểm tạm thời : do vi trùng thường trú vào máu ( đánh răng, đi đại tiện ) .
+ Du khuẩn huyết cách hồi : do vi trùng từ một vị trí nhiễm được phóng thích cách hồi vào máu ( áp-xe, viêm phúc mạc, viêm mô tế bào )
+ Du khuẩn huyết liên tục : vi trùng tiến công trực tiếp vào máu ( viêm nội tâm mạc bán cấp, đặt catheter động mạch )
– Hội chứng cung ứng viêm mạng lưới hệ thống ( Systemic Inflammatory Reponse Syndrome-SIRS ) : là một cung ứng viêm toàn thể so với nhiều kích tác lâm sàng nặng nề khác nhau được đặc trưng bởi sự hiện hữu của tối thiểu 2 trong những tiêu chuẩn sau :
+ Nhiệt độ khung hình > 38 °C hoặc < 36 °C ;
+ Tần số tim > 90 lần / phút ;
+ Tần số thở > 20 lần / phút hoặc PaCO2 < 32 mmHg ;
+ Số lượng bạch cầu máu ngoại biên > 12 000 BC / mm3 hoặc < 4000 BC / mm3 hoặc bạch cầu non dạng band chiếm > 10 % .
– Nhiễm khuẩn huyết : hội chứng cung ứng viêm mạng lưới hệ thống do nhiễm trùng .
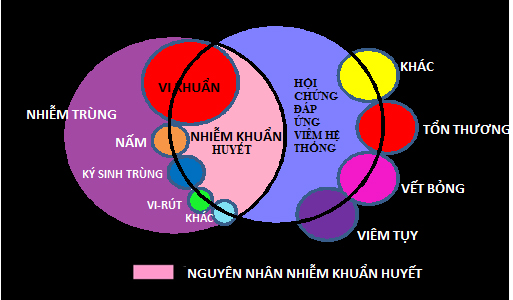
Nguyên nhân nhiễm khuẩn huyết
– Tỷ lệ nhễm khuẩn huyết tùy theo những nhóm bệnh tại những bệnh viện biến hóa từ 5-25 %, nguồn gốc nhiễm khuẩn huyết hoàn toàn có thể theo nhiều con đường khác nhau :
+ Do đường vào bị ô nhiễm : Đặt catheter tĩnh mạch ( nhiễm khuẩn trong khi đặt catheter hoặc trong quy trình chăm nom ) ; quy trình chăm nom làm ô nhiễm đuồng vào mạch máu ; tiêm, truyền dịch bị ô nhiễm ; đặt ống thông mạch máu, dẫ lưu để chẩn đoán hoặc sau phẫu thuật .
+ Do có ổ nhiễm khuẩn : Nhiễm khuẩn vết thương, vết bỏng, ổ bụng ; bội nhiễm hii hấp ( viêm phổi ) ; viêm màng trong tim, viêm xương-tủy xương ; nhiễm khuẩn trên một dị vật ; phẫu thuật vào ổ nhiễm khuẩn .
– Các yếu tố rủi ro tiềm ẩn :
+ Người già, trẻ sơ sinh / đẻ non .
+ Người sử dụng thuốc ức chế miễn dịch, như sử dụng corticoid lê dài, những thuốc chống thải ghép, hoặc đang điều trị hóa chất và tia xạ .
+ Người bệnh có bệnh lý mạn tính, như tiểu đường, HIV / AIDS, xơ gan, bệnh van tim và tim bẩm sinh, bệnh phổi mạn tính, suy thận mạn .
+ Người bệnh cắt lách, nghiện rượu, có bệnh máu ác tính, giảm bạch cầu hạt .
+ Người bệnh có đặt những thiết bị hoặc dụng cụ xâm nhập như đinh nội tủy, catheter, đặt ống nội khí quản …
– Các tác nhân gây nhiễm khuẩn huyết thường gặp :
+ Vi khuẩn Gram âm : họ Enterobacteriacae gồm có Salmonella, Escherichia coli, Klebsiella, Serratia, và những vi trùng Enterobacter, Pseudomonas aeruginosa, Burkholderia pseudomallei
+ Vi khuẩn Gram dương : Streptococcus pneumoniae, Staphylococcus aureus, Streptococcus suis …
+ Nấm : Candida, Trichosporon asahii
+ Các vi trùng kị khí thường gặp : Clostridium perfringens và Bacteroides fragilis .
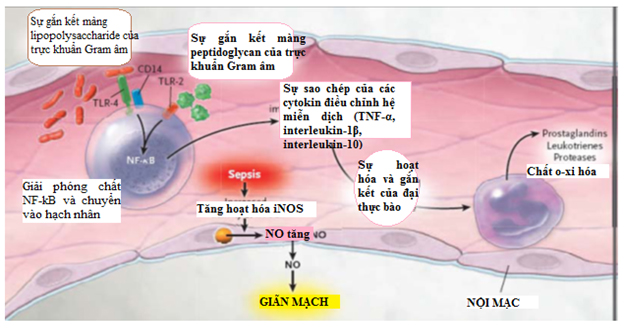
Cơ chế bệnh sinh nhiễm khuẩn huyết
* Một số lưu ý khi cấy máu:
– Thời gian lấy máu :
+ Thời gian lấy máu tốt nhất để phục sinh tối đa vi sinh vật sống sót trong máu là trong vòng 1 giờ kể từ khi sốt hoặc rét run, vì vi sinh vật sẽ tăng trưởng và xâm nhập nhanh vào máu trong khoảng chừng thời hạn này .
+ Thông thường nên lấy máu trong khoảng chừng 30-60 phút sau cơn sốt hoặc rét .
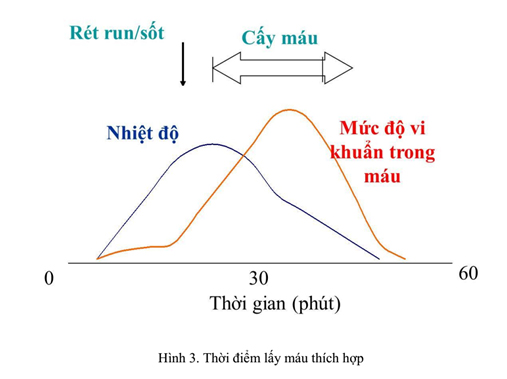
– Thể tích cấy máu :
+ Đối với người lớn thể tích máu khuyến nghị nên lấy tại mỗi vị trí tiêm là 20-30 ml. Nguyên nhân là vì với thể tích máu từ 20-30 ml, số lượng vi sinh vật sống sót trong mẫu sễ tăng tỷ suất thuận với thể tích máu được lấy .
+ Đối với trẻ nhỏ không nên lấy máu quá 1 % tổng thể tích máu của bệnh nhân .
– Các vi trùng ngoại nhiễm hoàn toàn có thể gặp :
+ S.epidermidis
+ Clostridium spp .
+ Bacillus spp .
III. PHÂN LOẠI NHIỄM KHUẨN BỆNH VIỆN THEO MẦM BỆNH
Những năm gần đây, tác nhân gây nhiễm khuẩn bệnh viện rất phong phú nhưng đa phần vẫn là những vi trùng Gram âm .
– Vi khuẩn Gram âm : Echerichia coli, Proteus, Klebsiella, Citrobacter, Enterrobacter và Serratia species ; những vi trùng Gram âm khác như P. aeruginosa, Acinetobacter đều là những vi trùng đề kháng đa kháng sinh .
– Vi khuẩn Gram dương : ngày càng tăng những chủng S. aureus kháng methicillin và S. aureus không có enzym coagulase ( coagulase negative Stahylococcus – CNS ). Ngoài ra hoàn toàn có thể gặp Enterococcus, Bacillus, C. perfringens, C. tetani, Listeria monocytogenes .
– Virus: gồm các virus có sức lấy truyền cao như HBV, HCV, Cúm A, Herpes virus, SARS-CoV-2 (Covid 19)…
1. Vi khuẩn
1.1. Vi khuẩn Gram dương
Các vi trùng Gram ( + ) chiếm khoảng chừng 20 % trong những nhiễm khuẩn bệnh viện .
* Tụ cầu (Staphylococcus): cầu khuẩn Gram (+) không sinh nha bào, phát triển được trong môi trường ưa khí và kị khí. Tồn tại trong không khí, nước, có thể tồn tại cả ở trong môi trường khô.
– Trong những chủng tụ cầu gây bệnh thì tụ cầu vàng ( Staphylococcus aureus ) có năng lực gây nhiều loại bệnh khác nhau như nhiễm khuẩn ngoài da, nhiễm khuẩn huyết, viêm phổi, viêm cơ, viêm màng tim, viêm xương, viêm khớp, nhiễm độc thức ăn, viêm ruột cấp … Nhiều chủng S. aureus kháng lại nhiều loại kháng sinh mới như : methicelin, vancomycin, imipenem và 1 số ít kháng sinh khác là cho nhiễm khuẩn thường nặng, tỷ suất tử trận cao .
+ Lây truyền trực tiếp qua đường mũi họng, gián tiếp qua bàn tay, dụng cụ, nước, không khí, thực phẩm .
+ Biểu hiện lâm sàng : viêm da, niêm mạc, mụn nhọt, chốc lở, nhiễm khuẩn huyết, nhiễm khuẩn tiết niệu, sinh dục, hô hấp, tiêu hóa, dễ hình thành những ổ áp xe ở cơ, ở não, phổi ; điều trị khó khăn vất vả, tỷ suất tử trận cao .
+ Tụ cầu là tác nhân gây nhiễm khuẩn bệnh viện nhiều nhất ở những khoa nhi và khoa ngoại .
+ Bệnh phẩm : tùy trường hợp bệnh lý hoàn toàn có thể lấy bệnh phẩm mủ, máu, đờm, dịch não tủy …
– Coagulase negative Staphylococcus (CNS):
+ Trước đây nhóm vi trùng này được coi là vi trùng tạp nhiễm vào bệnh phẩm, không phải là vi trùng gây bệnh .
+ Ngày nay, có nhiều điều tra và nghiên cứu cho thấy Staphylococcus này cũng hoàn toàn có thể có vai trò gây bệnh giống như S. aureus .
+ Các nhiểm khuẩn hoàn toàn có thể gặp :
* Liên cầu (Streptococcus):
– Liên cầu nhóm A : gây nhiễm khuẩn sản khoa, gây thấp khớp chiếm tỉ lệ cao trong nhiễm khuẩn bệnh viện .
– Liên cầu nhóm B : gây bệnh ở trẻ sơ sinh, gây viêm màng não ; thường vào tuần thứ 3 sau khi nhiễm mầm bệnh .
– Liên cầu nhóm D : thường gây nhiễm khuẩn đường ruột, gây bội nhiễm những tổn thương đường tiết niệu .
– Enterococcus :
+ Thường cư trú ở đường tiêu hóa, đường tiết niệu sinh dục của người .
+ Đứng hàng thứ 3 trong số những tác nhân gây NKBV, đây là vi trùng gây bệnh thời cơ và có tỷ suất gây bệnh cao .
+ Đề kháng tự nhiên với nhiều loại kháng sinh như những kháng sính thuộc phân nhóm cephalosporin, những kháng sinh nhóm aminoglycosid ; nhạy cảm vừa với quynolone và chưa có đề kháng với vancomycin .
– Trực khuẩn uốn ván (Clotridium tetani):
+ Là trực khuẩn kị khí, Gram ( + ), sinh nha bào, nha bào gặp nhiều ở trong đất, phân của người và súc vật. Nha bào uốn ván có sức đề kháng mạnh với nhiệt và những thuốc sát trùng .
+ Nguồn bệnh : đa phần là đất, phân người và súc vật có chứa nha bào uốn ván ; vết thương của những bệnh nhân bị uốn ván .
+ Đường lây : qua vết thương của da và niêm mạc bị nhiễm nha bào uốn ván. Những vết thương hoàn toàn có thể nhỏ và kín kẽ như vết kim tiêm, xỉa răng đến những vết thương to như sau phẫu thuật, nạo thai, cắt rốn … do những vết thương có thực trạng thiếu oxy do miệng vết thương bị bịt kín, tổ chức triển khai hoại tử có dị vật, có vi trùng gây mủ khác .
+ Biểu hiện lâm sàng : những cơn co giật, giật cứng, cứng hàm, tăng trương lực cơ, rối loạn thần kinh thực vật ; tỷ suất tử trận cao .
1.2. Vi khuẩn Gram âm
– Vi khuẩn đường ruột ( Salmonella ) : thường gây thành dịch bệnh nhiễm khuẩn, nhiễm độc thức ăn, bệnh thương hàn …
– Escherichia Coli : gây bội nhiễm đường tiết niệu và những vết mổ .
– Trực khuẩn mủ xanh ( Pseudomonas aeruginosa ) : có đặc tính kháng những thuốc sát khuẩn và kháng sinh ; thường gây bệnh ở bệnh nhân có sức đề kháng suy giảm, mắc những bệnh ác tính, dùng corticoid vĩnh viễn …
– Klebshiella : là trực khuẩn Gram âm, ưa khí và kị khí, không tạo nha bào ; sống sót trong nước, đất, rau … hoàn toàn có thể sống sót trong những dung dịch khử khuẩn dữ gìn và bảo vệ không tốt như những loại mỡ bôi, xà phòng, bình làm ẩm oxy .
+ Lây trực tiếp qua dịch tiết mũi họng .
+ Lây gián tiếp qua bàn tay, dụng cụ và những dung dịch nhiễm mầm bệnh .
E.coli và Klebshiella sản sinh những men đề kháng β-lactamase sẽ đề kháng hàng loạt cephalosporin ( kể cả thế hệ 3, 4 ) và aztreonam, carbapenem .
– Trực khuẩn lao ( Mycobacterium tuberculosis ) : vi trùng không có vỏ, không tạo nha bào, khó nuôi cấy và phần lập .
+ Nguồn lây nhiễm là không khí, bụi, dụng cụ khử khuẩn không đúng quy trình tiến độ. Người mắc bệnh lao là nguồn lây bệnh quan trọng .
+ Lây truyền qua đường hô hấp, trực tiếp qua những hạt nước bọt, dịch mũi họng khi tiếp xúc với bệnh nhân nói, ho, khạc đờm, hắt hơi. Những hạt bụi nhỏ chứa vi trùng lao trong không khí hoàn toàn có thể xâm nhập vào đường hô hấp rồi gây bệnh. Trường hợp đặc biệt quan trọng hoàn toàn có thể nhiễm bệnh lao qua đường tiêu hóa .
+ Là tác nhân gây bệnh lao phổi, gây nhiễm khuẩn thời cơ, đặc biệt quan trọng ở người bệnh AIDS .
– Acinetobacter baumannii :
+ Là vi trùng Gramm ( – ) hoàn toàn có thể gây bùng phát thành dịch NKBV .
+ Vi khuẩn này thường được phân lập được ở bệnh phẩm đờm tại khoa Hồi sức tích cực ở những người có sử dụng máy thở .
+ Ngoài ra còn gây những nhiễm khuẩn khác : Viêm phổi, viêm nội tâm mạc, nhiễm khuẩn da và vết thương, nhiễm khuẩn tiết niệu … .
+ Đề kháng với hầu hết kháng sinh thường thì .
1.3. Vi khuẩn kỵ khí
– Các trực khuẩn Gram ( + ) kỵ khí thuộc giống Clostridium thường gây những bệnh nặng hoại thư sinh hơi, tỷ suất bệnh này biến hóa tùy theo từng bệnh viện .
– Chúng sống sót trong đất và bùn thải của mạng lưới hệ thống cống rãnh trong bệnh viện .
2. Virus
– Lây truyền qua đường máu : Là đường lây truyền hầu hết nhất của 1 số ít virus như : Virus viêm gan B, C, HIV … Chúng hoàn toàn có thể lây nhiễm qua đường tiêm truyền, nha khoa, phẫu thuật, cấy ghép tạng hoặc cũng hoàn toàn có thể qua đường nội soi do xước niêm mạc .
– Lây truyền qua đường tiêu hóa : Rotavirus, virus đường ruột ( Enterovirus ), viêm gan A lây truyền qua đường phân-miệng do tay bẩn hoặc do nhiễm từ nguồn nước, thực phẩm .
– Lây truyền qua đường hô hấp : Các virus như virus cúm A, Herpes, SARS, Covid 19 … Đây là những virus gây bệnh nặng và rất khó phòng, chống lây lan trong bệnh viện nên cần có sự tuân thủ phòng ngừa chuẩn, phòng ngừa cách ly của mọi người trong bệnh viện khi có dịch xảy ra .
3. Ký sinh trùng và nấm gây bệnh
3.1. Nấm
– Một số loài nấm như Candida albicans, Aspergillus, Cryptococcus neoforman là những căn nguyên nhiễm khuẩn thời cơ ở những người điều trị kháng sinh dài ngày hoặc bị suy giảm mạng lưới hệ thống miễn dịch. Aspergillus có trong bụi .
– Candida albicans là tác nhân gây nhiễm khuẩn và được phân lập từ đờm, dịch phế quản, tiết niệu-sinh dục, máu … và thường gặp ở âm đạo .
– Cryptococcus neoformans là tác nhân gây viêm màng não mủ và những nhiễm khuẩn có tương quan đến AIDS .
3.2. Ký sinh trùng
– Giardia lambia gây tiêu chảy được truyền thuận tiện từ người sang người, kể cả người lớn và trẻ nhỏ .
– Crytosporidium hoàn toàn có thể là căn nguyên nhiễm khuẩn thời cơ ở những người dùng kháng sinh dài ngày hoặc suy giảm mạng lưới hệ thống miễn dịch .
IV. THỰC TRẠNG NHIỄM KHUẨN BỆNH VIỆN
– Tỷ lệ nhiễm khuẩn bệnh viện ở những nước tăng trưởng khác nhau giao động trong khoảng chừng 3,5 % – 12 %. Hiện tỷ suất hiện nhiễm ở những nước châu Âu trung bình là 7,1 % .
– Theo thống kê năm 2018 của Cục Quản lý khám, chữa bệnh Bộ Y tế :
+ Tỷ lệ nhiễm khuẩn bệnh viện chung là 3,6 % ( cao nhất tuyến tỉnh với 5,06 %, tuyến TW 2,79 %, tuyến huyện 2,11 % và bệnh viện tư nhân 1,45 % ). Giám sát vi sinh và vi trùng kháng thuốc dù tăng so với năm năm ngoái ( 8,1 % ), ở mức 13,45 %, nhưng vẫn ở mức thấp. 40,97 % bệnh viện thực thi giám sát vi sinh trong môi trường tự nhiên tại những khu vực có nhiều rủi ro tiềm ẩn lây nhiễm .
+ Theo nghiên cứu và điều tra của Bệnh viện Bệnh Nhiệt đới Trung ương khảo sát trên khoảng chừng gần 4.000 bệnh nhân của 15 khoa Hồi sức tích cực tại 15 bệnh viện trên cả nước cho thấy tỷ suất nhiễm khuẩn bệnh viện là 27,3 %. Các bệnh viện tuyến Trung ương có tỷ suất nhiễm khuẩn bệnh viện cao hơn bệnh viện tuyến cơ sở. Nguy hiểm lúc bấy giờ là những vi trùng kháng nhiều loại kháng sinh đặc trị xê dịch trong khoảng chừng 50 % đến 75 % .
– Tại Bệnh viện 19-8: Qua nghiên cứu một số bệnh nhân (Case Study):
TH1: BN Luyện Tâm X, 65 t. Qua một số kết quả nuôi cấy và KSĐ:
Xét nghiệm vi sinh:
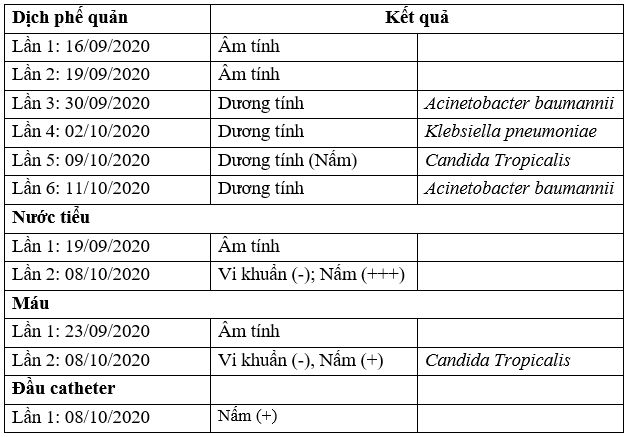
Kết quả nuôi cấy KSĐ:
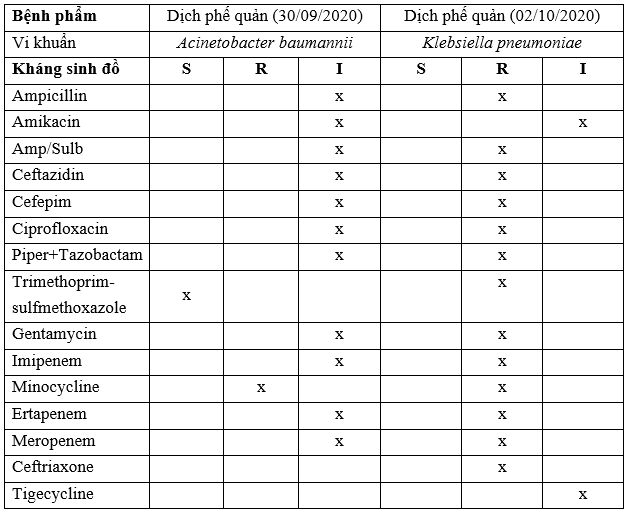
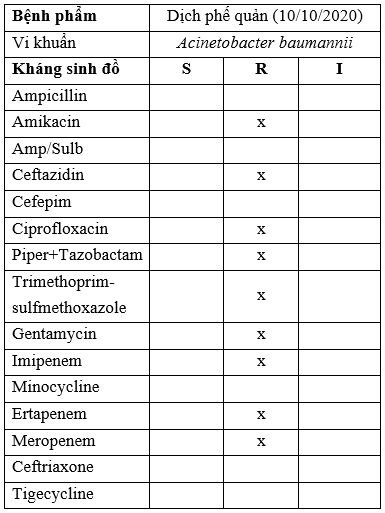
TH2: BN Trần Đình Y, 20t
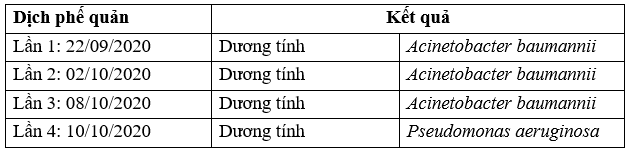
Kết quả nuôi cấy KSĐ:
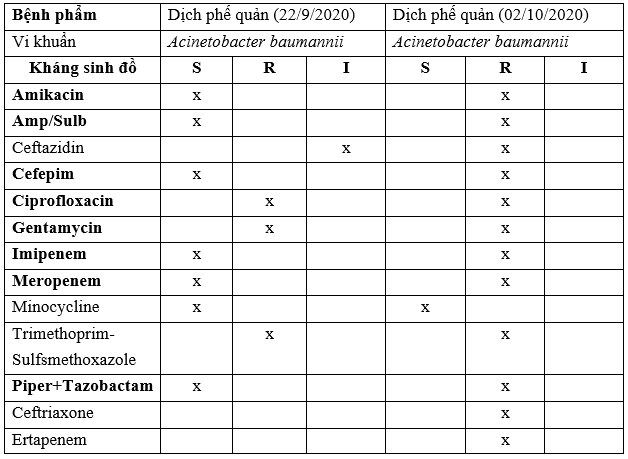
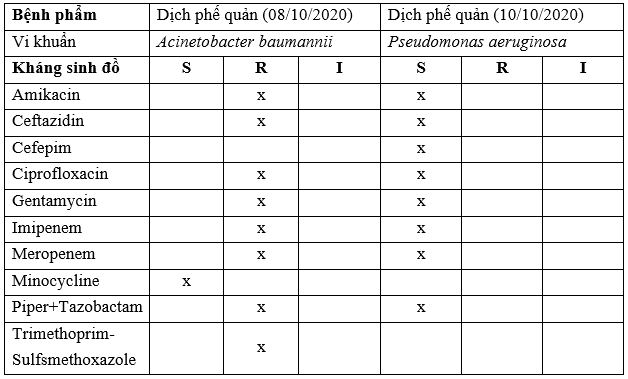
Ghi chú:
S: Susceptibilyti (Nhạy cảm); R: Resistant (Đề kháng); I: Intermediate (Trung gian).
B. GIÁM SÁT NHIỄM KHUẨN BỆNH VIỆN
1. Khái niệm
– Giám sát NKBV là “ việc tích lũy có mạng lưới hệ thống, liên tục ; giải quyết và xử lý và nghiên cứu và phân tích những dữ kiện về sức khỏe thể chất của người bệnh và nhân viên cấp dưới y tế thiết yếu nhằm mục đích tiến hành, lập kế hoạch và thông dụng kịp thời những dữ kiện này đến những người cần được biết .
– Giám sát nhiễm khuẩn khuẩn ở những khoa có rủi ro tiềm ẩn NKBV cao, những người bệnh có yếu tố rủi ro tiềm ẩn hoặc những nhiễm khuẩn có rủi ro tiềm ẩn gây tử trận cao và tốn nhiều kinh phí đầu tư .
– Chương trình giám sát cũng cần gồm có chương trình trấn áp kháng sinh .
2. Mục đích giám sát NKBV
2.1. Mục đích chung
– Giám sát NKBV là góp thêm phần cùng những giải pháp trấn áp khác nhằm mục đích hạ thấp tỷ suất mắc NKBV và 1 số ít trường hợp tử vong do NKBV .
– Giảm rủi ro tiềm ẩn NKBV, giảm ngân sách điều trị, nâng cao chất lượng KCB, bảo vệ bảo đảm an toàn cho người bệnh và NVYT .
2.2. Mục đích cụ thể
– Xác định những chỉ số cơ bản của NKBV trải qua hoạt động giải trí giám sát tiếp tục : Tỷ lệ mới mắc, tỷ suất hiện mắc do NKBV ; những chỉ số về rủi ro tiềm ẩn do thiên nhiên và môi trường bệnh viện, do hoạt động giải trí chữa bệnh và PHCN, do đặc tính thành viên của người bệnh .
– Xác định bùng nổ dịch NKBV trên cơ sở NKBV hình thành tỷ suất tiến công và so sánh chúng và chỉ số cơ bản qua giám sát liên tục ; xác lập căn nguyên vụ dịch, những yếu tố rủi ro tiềm ẩn trực tiếp và từ đó yêu cầu giải pháp khống chế dập tắt vụ dịch .
– Góp phần thiết kế xây dựng mạng lưới giám sát dịch tễ những NKBV trải qua việc định kỳ cung cấp số liệu giám sát NKBV cho hàng loạt mạng lưới hệ thống giám sát dịch bệnh truyền nhiễm chung .
– Góp phần nhìn nhận hiệu suất cao / tác dụng can thiệp trấn áp, phòng chống NKBV trải qua việc so sánh những chỉ số giám sát tiếp tục và giám sát dịch vụ hoặc sử dụng hiệu quả những nghiên cứu và điều tra cắt ngang hay điều tra và nghiên cứu can thiệp .
– Xây dựng và kiểm soát và điều chỉnh những chuẩn mực về quản trị công tác làm việc trấn áp NKBV, trước hết là những quy chuẩn kỹ thuật có ảnh hưởng tác động trực tiếp hoặc gián tiếp tới nhiễm khuẩn bệnh viện .
– Trên cơ sở dẫn chứng là những số liệu giám sát và hiệu quả điều tra và nghiên cứu NKBV, thuyết phục nhân viên cấp dưới bệnh viện tuân thủ đúng những quy trình tiến độ trấn áp nhiễm khuẩn, giảm bớt những yếu tố rủi ro tiềm ẩn từ phía NVYT .
– Đóng góp thêm vật chứng, cơ sở pháp lý cho những hồ sơ bệnh viện trong trường hợp có tranh chấp pháp lý của người bệnh hoặc NVYT .
– Lựa chọn những ưu tiên trong trấn áp nhiễm khuẩn với nguồn lực hạn chế về giám sát nhiễm khuẩn bệnh viện cần được xem xét trên những tiêu chuẩn .
– Tính tiếp tục của bệnh nhiễm khuẩn hay thực hành thực tế chăm nom y tế .
3. Các phương pháp giám sát
3.1. Giám sát thực hành kiểm soát nhiễm khuẩn
– Kiểm tra tuân thủ thực thi những quá trình trình độ y tế trong chăm nom, thăm khám can thiệp thủ pháp với người bệnh theo một chuẩn mực .
– Mỗi bệnh viện có quy mô hoạt động giải trí và năng lượng thực hành thực tế ở trình độ rất khác nhau trong đội ngũ cán bộ y tế : Năng lực thực hành thực tế của NVYT phụ thuộc vào vào môi trường tự nhiên đào tạo và giảng dạy, môi trường tự nhiên thao tác sau khi tốt nghiệp, kỹ năng và kiến thức tự giảng dạy, kỹ năng và kiến thức tìm tòi triển khai xong thực hành thực tế …
– Giám sát thực hành thực tế được chú trọng trải qua những hình thức :
+ Chương trình giảng dạy liên tục .
+ Chương trình nhìn nhận chất lượng hàng năm của những bệnh viện .
+ Tiêu chí huấn luyện và đào tạo update .
+ Chỉ tiêu thống kê y tế .
– Mục đích của giám sát thực hành thực tế :
+ Chuẩn hóa thực hành thực tế y khoa trong một bộ phận hay hàng loạt nhân viên cấp dưới y tế về một kỹ thuật được vận dụng .
+ Giám sát việc vận dụng, triển khai xong một kỹ thuật mới được sử dụng tại một khoa phòng, bệnh viện .
+ Cập nhật hoặc hiệu chỉnh một số ít thủ pháp đã được vận dụng trước đó nay cần nâng cấp cải tiến hoặc triển khai xong theo hướng dẫn mới .
+ Giám sát nhìn nhận sự thành thạo của NVYT về một kỹ thuật, phát hiện những yếu tố rủi ro tiềm ẩn trong thực hành thực tế y khoa để có giải pháp phòng ngừa .
3.2. Giám sát phát hiện ca bệnh
– Cung cấp thông tin đúng chuẩn về ca bệnh NKBV để can thiệp làm giảm tỷ suất NKBV .
– Biết được tỷ suất bệnh đang lưu hành trong từng bệnh viện, từng chuyên khoa để làm cơ sở lượng giá đổi khác về hoạt động giải trí KSNK .
– Cung cấp dẫn chứng để chứng minh và khẳng định, nhận ra những trường hợp có dịch NKBV .
– Cung cấp dẫn chứng thuyết phục NVYT cải tổ những hành vi không bảo đảm an toàn .
– So sánh được tình hình, tỷ suất NKBV từng tiến trình và giữa những bệnh viện .
C. BIỆN PHÁP DỰ PHÒNG NHIỄM KHUẨN BỆNH VIỆN
Để dự trữ và trấn áp nhiễm khuẩn bệnh viện cần có những hiểu biết kỹ lưỡng về nguồn lây truyền những vi sinh vật gây bệnh và những đường lây truyền của những tác nhân này .
1. Biện pháp dự phòng
1.1. Rửa tay
Rửa tay là giải pháp quan trọng nhất, ngăn ngừa lây lan vi sinh vật từ bệnh nhân này sang bệnh nhân khác qua tay những bác sĩ, điều dưỡng. Vấn đề này dễ bị xem thường và không tuân thủ đúng pháp luật .
1.2. Dùng dụng cụ vô khuẩn
Thực hiện khắt khe tiến trình vô khuẩn : cọ rửa dụng cụ, khử khuẩn và tiệt khuẩn dụng cụ đúng tiến trình .
1.3. Cách ly bệnh nhân
Bệnh nhân mắc bệnh truyền nhiễm hoặc hoài nghi có rủi ro tiềm ẩn lây truyền bệnh đều được nằm ở phòng cách ly .
1.4. Bệnh nhân sử dụng dụng cụ riêng
Bơm, kim tiêm, những loại ống thông, ống hút, vật dụng cá thể … dùng riêng cho từng bệnh nhân .
1.5. Quản lý chất thải trong khoa phòng và bệnh viện
– Thùng đựng chất thải, rác có nắp đậy kín, để đúng nơi lao lý ; khi chuyên chở phải bảo vệ vệ sinh .
– Chất thải được giải quyết và xử lý trước khi đưa ra ngoài bệnh viện .
2. Những nội dung và biện pháp phòng ngừa chuẩn
Căn cứ Quyết định số 3671 / QĐ-BYT ngày 27/9/2012 của Bộ trưởng Bộ Y tế hướng dẫn phòng ngừa chuẩn trong cơ sở khám bệnh, chữa bệnh .
– Vệ sinh tay .
– Sử dụng phương tiện đi lại phòng hộ cá thể .
– Vệ sinh hô hấp và vệ sinh khi ho .
– Sắp xếp người bệnh .
– Tiêm bảo đảm an toàn và phòng ngừa tổn thương do vật sắc nhọn .
– Vệ sinh môi trường.
– Xử lý dụng cụ .
– Xử lý đồ vải .
– Xử lý chất thải .
Source: https://vh2.com.vn
Category : Nghe Nhìn





